心臓の病気として多くの人が患う「心房細動」について説明いたします。
今回は『心房細動の症状』についてです。
心房細動を患ったといわれる有名人は、小渕恵三元首相、プロ野球元監督の長嶋茂雄さん、サッカー日本代表元監督のイビチャ・オシムさんなど数多くおられます。
かなり厳重に健康管理をされていた人たちでも心房細動に知らず知らずのうちに患ってしまい、最終的に心房細動が原因で脳梗塞を起こしてしまいました。
ただ、知っておくだけでも今後の人生を大きく変える可能性があります。ご自身のためにもなりますし、ご家族のためにもなるかもしれません。
👇心房細動とは一体どういう病気かは以下の記事を参照ください!

私は10年以上循環器専門医として診療を行なっています。
インターネットには「心房細動」に対する数多くのホームページがありますが、私の経験から患者さんが疑問に思う点などを踏まえながら、患者さん目線に立って説明していきたいと思います。
心房細動の種類
心房細動は、心房細動の発作時間がどの程度持続するかで、「発作性」「持続性」「長期持続性心房細動」「永続性」の4種類に分けられています。
そして発作時間が長くなるほど(心房細動が進行するほど)、治療後の再発リスクも高くなるといわれています。
| 心房細動の種類 | 発作の持続時間 | 診断に必要な検査 |
| 発作性心房細動 | 7日以内に治る | ホルター心電図など 自覚症状がなく診断できない場合がある |
| 持続性心房細動 | 7日を超えても続く | 通常の心電図 |
| 長期持続性心房細動 | 1年以上続く | 通常の心電図 |
| 永続性心房細動 | 治療不可能なもの | 通常の心電図 |
循環器学会のガイドラインから引用した図ですが、下のように関連しています。
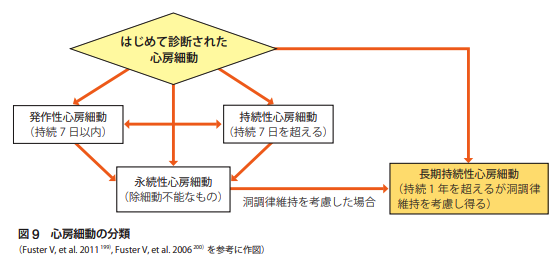
そのため、早期発見・早期治療が大切です。
発作性心房細動の段階で発見できて治療までできるのがベストです。
発作性が持続性、持続性が長期持続性になると治療はどんどん難しくなります。長期持続性から永続性になるともはや治療は不可能です。
治療というのは、心房細動そのものを起こらないようにする治療のことであります。一方で、永続性になっても抗血栓薬と呼ばれる血をさわさらにするお薬を飲めば脳梗塞は予防できます。
心房細動の発作時間がどの程度持続するかで、「発作性」「持続性」「長期持続性心房細動」「永続性」の4種類ある。
発作時間が長くなるほど(心房細動が進行するほど)、治療後の再発リスクも高くなる。
永続性になっても抗血栓薬と呼ばれる血をさわさらにするお薬を飲めば脳梗塞は予防できる。
心房細動の症状

心房細動が起こると、普段より脈が速かったり、速い脈と遅い脈が不規則に繰り返されたりします。
また、「どきどきする(動悸)」「胸が苦しい」「階段や坂を上るのがきつい」「息切れしやすい」「めまいがする」といった自覚症状があらわれることもあります。
ときに、失神することもあります。発作性心房細動は心房細動が停止し正常な脈に戻るとき、心臓が数秒停止することがあります。人間は4秒程度心臓が止まると、脳に血流が辿り着かず失神することになります。失神すると転倒のリスクが非常に上がるので、即入院が必要なレベルです。
また、脈が早くなりすぎ、絶えず100回/分を超える脈拍であると心臓が絶えかねて「心不全」を発症してしまいます。心不全については過去記事を参照ください。
一方、心房細動が起こっても自覚症状がなく、健康診断で心電図検査を受けた際に心房細動が偶然見つかる方もいます。
自覚症状がない場合でも、心房細動が原因となって脳梗塞などが起こることがありますので、心房細動が見つかったら早めに治療を受けることが大切です。
心房細動による脳梗塞
心房細動は、心房が小刻みに震えて痙攣している状態なので、心房内で「血栓」(血のかたまり)が形成されることがあります。
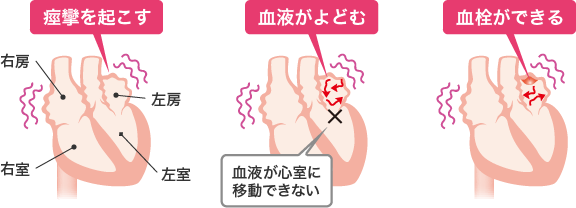
その血栓が心臓から飛び出し、血管を通って脳まで運ばれて脳の血管につまると、脳梗塞を起こしてしまいます。
動脈硬化の脳梗塞よりも、心房細動の血栓による脳梗塞の症状は激烈です。即死もありますし、麻痺など障害を残すケースも多いです。
また、心房細動を起こしている患者さんでは、心房細動を起こしていない患者さんの5倍程度、脳梗塞を発症するリスクが高いといわれています。
まとめ

心房細動自体は、すぐに命にかかわる不整脈ではありません。
しかし、治療をしないで放っておくと、だんだんと発作が頻繁に起こるようになったり、発作の時間が長くなったりしていきます。
そうすると、治療が困難となり正常な脈ににもどりにくくなります。最終的には永続的に心房細動となります。
症状は動悸やめまいなど軽微なものから、心不全や失神など重症なものまでさまざまです。
そして、何より怖いのは脳梗塞です。脳梗塞の中でも激烈なので即死もありますし、麻痺など障害を残すケースも多いです。
早期に発見し、早期に治療すべきですが、どうやって見つけるのか検査についてご説明します。
<参考文献>
2021 年 JCS / JHRS ガイドライン フォーカスアップデート版 不整脈非薬物治療
(*)Eur Heart J 2015; 36: 939-945











コメント